Numerosi ricercatori hanno identificato la possibilità che biomarcatori ematici clinicamente utili associati al TBI possano avere un impatto sul trattamento dei pazienti in PS
Numerosi ricercatori hanno identificato la possibilità che biomarcatori ematici clinicamente utili associati al TBI possano avere un impatto sul trattamento dei pazienti in PS
In un esaustivo articolo di review presente nella pubblicazione Proteomics - Human Diseases and Protein Functions, Exploring the Role of Biomarkers for the Diagnosis and Management of Traumatic Brain Injury Patients,il dottor Papa discute vari potenziali contributi positivi dei biomarcatori per TBI. Tali contributi potrebbero includere il miglioramento della stratificazione dei pazienti in base alla gravità del trauma; il rilevamento di microlesioni cerebrali non identificabili tramite TC; l'avanzamento della valutazione dei azienti sotto l'effetto di sostanze, non coscienti, sedati o politraumatizzati; e l'identificazione di pazienti a rischio di sviluppare sequele a lungo termine.1
In un articolo del 2019 pubblicato su The Lancet Neurology, Yue et al suggeriscono che l'uso di biomarcatori potrebbe migliorare i tempi e l'accuratezza della diagnosi, nonché guidare le strategie di trattamento e sorveglianza.2
Il potenziale impatto dell'uso di biomarcatori sulla cura di potenziali pazienti con TBI è ulteriormente descritto da Bazarian et al. In un articolo del 2018 pubblicato su The Lancet Neurology, i ricercatori sostengono che fino a un terzo delle scansioni TC del capo eseguite in contesto acuto per valutare il TBI potrebbe essere evitato, con un tasso di falsi negativi molto basso. Inoltre, l'uso clinico di biomarcatori potrebbe ridurre le scansioni TC del capo non necessarie e quindi l'esposizione alle radiazioni e il costo conseguenti.3
In un articolo del 2018 pubblicato su The Western Journal of Emergency Medicine, Michelson et al sostengono che la riduzione delle scansioni TC non necessarie in PS potrebbe migliorare le prestazioni di PS, accelerare il collocamento del paziente e ridurre la durata della degenza.4
Korley et al sottolineano l'importanza di trasformare il trattamento del TBI mediante il progresso diagnostico. In un articolo del 2015 pubblicato su The Journal of Head Trauma Rehabilitation,gli autori affermano che "... la necessità di nuovi strumenti diagnostici per ottimizzare l'accuratezza, l'efficienza e il rapporto costo-efficacia delle valutazioni [per TBI] costituisce un'importante preoccupazione di salute pubblica".5
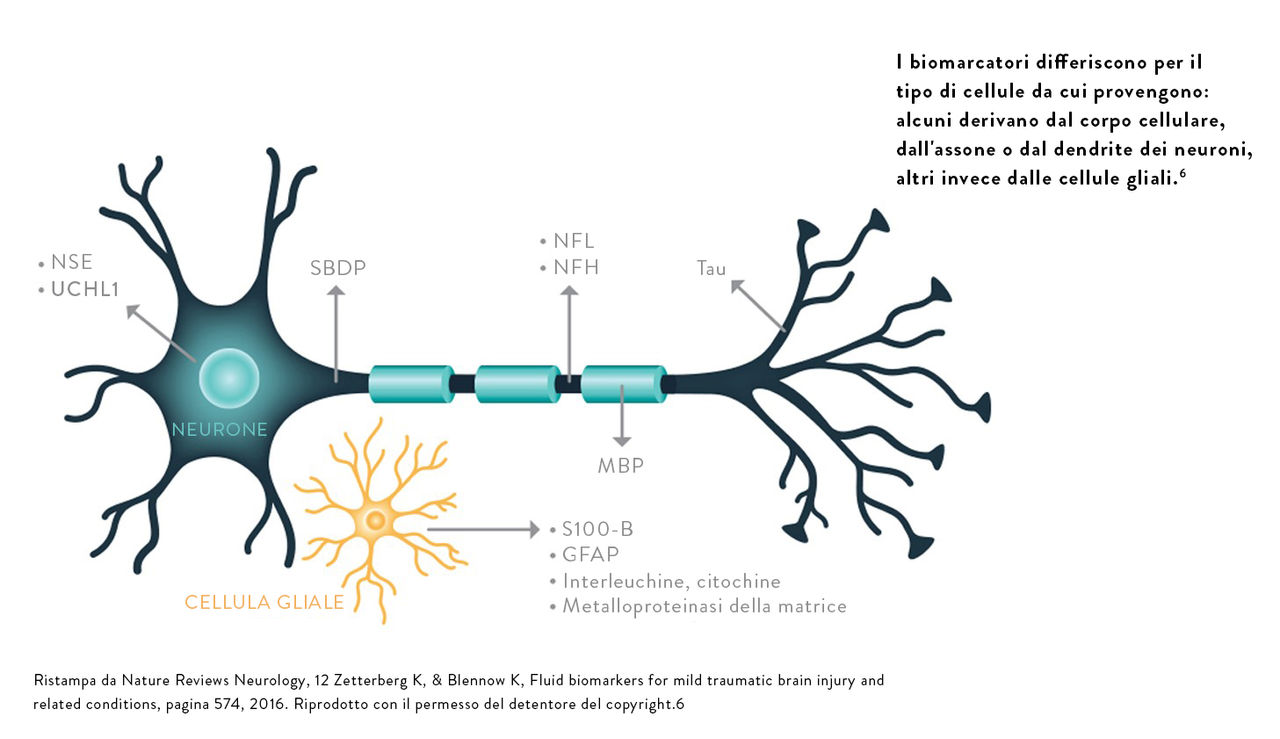
TIl TBI influenza diversi meccanismi fisiopatologici del sistema nervoso centrale. I dosaggi di biomarcatori cerebrali possono rilevare proteine cerebrali specifiche e fornire informazioni oggettive e quantitative che contribuiscono alla valutazione del TBI.
“A seguito di un trauma cranico spesso le cellule cerebrovascolari endoteliali subiscono deformazioni meccaniche, nonché lesioni da sforzo di taglio, che portano a un'aumentata permeabilità della giunzione stretta e all'attraversamento della barriera emato-encefalica da parte di alcune molecole. Teoricamente, questi eventi dovrebbero portare a un aumento delle concentrazioni di molecole derivate dal SNC nel sangue e di molecole di provenienza ematica nel liquido cerebrospinale". 6
Affinché i biomarcatori abbiano un valore diagnostico in PS, devono possedere alcune caratteristiche essenzialil.7,8






La sensibilità del biomarcatore deve essere sufficientemente elevata da rilevare lesioni lievi



Livelli elevati di biomarcatori devono essere specifici per il trauma cranico
Rimani aggiornato sulla ricerca che riguarda i biomarcatori.


È stato dimostrato che l'idrolasi dell’ubiquitina C-terminale-L1 (UCH-L1), una proteina coinvolta nel metabolismo dell'ubiquitina, è elevata nel siero subito dopo un trauma del capo. È stato rilevato un aumento dei valori ematici di UCH-L1 nel siero di pazienti che hanno subito TBI lieve e moderato entro un'ora dalla lesione.9 9 I livelli misurati entro 4 ore dalla lesione erano significativamente più elevati nei pazienti con lesioni TBI rilevate dalla TC rispetto a quelli dei pazienti con aspetto intracranico normale alla TC.9 È stato dimostrato che i livelli ematici di UCH-L1 discriminano tra pazienti con mTBI e pazienti senza lesioni al capo.9 I valori di UCH-L1 sono risultati molto più elevati nei pazienti per cui è stato necessario un intervento neurochirurgico.9
Le prestazioni di classificazione per il rilevamento di lesioni intracraniche alla TC con un livello di cutoff di UCH-L1 pari a 0,09 ng/mL hanno prodotto una sensibilità del 100% (IC 95% 88-100), una specificità del 21% (IC 95% 13-32) e un valore predittivo negativo del 100% (76-100).9



L'enolasi neurone specifica (NSE) è un enzima presente nei corpi cellulari dei neuroni in tutto il sistema nervoso. È stato dimostrato che questo enzima è elevato nel siero dopo un trauma del capo.9 Diverse pubblicazioni descrivono l'utilità della NSE come marcatore di danno neuronale.9-11 Uno svantaggio segnalato dell'uso della NSE come marcatore specifico di TBI è la sua abbondante espressione nei globuli rossi,8 cosa che ha spinto i ricercatori a utilizzare una correzione per l'emolisi durante la misurazione della NSE ematica.12
Uno studio ha esaminato le prestazioni della concentrazione sierica di NSE entro 3 ore dalla lesione per l'identificazione di lesioni intracraniche nel TBI lieve, riscontrando una sensibilità del 56% e una specificità del 77%.13



La proteina fibrillare acida della glia (GFAP), una proteina strutturale degli astrociti, è stata rilevata nel siero poche ore dopo il trauma del capo.10 Inoltre, è stato dimostrato che tramite la GFAP è possibile distinguere in modo affidabile i pazienti traumatizzati con mTBI da quelli senza trauma del capo.10 I livelli ematici di GFAP sono risultati elevati nei pazienti con anomalie intracraniche traumatiche alla TC rispetto ai pazienti senza lesioni.10 La GFAP potrebbe anche essere utilizzata per prevedere quali pazienti richiedano un intervento neurochirurgico.10
Le prestazioni di classificazione per il rilevamento di lesioni intracraniche alla TC con un livello di cutoff di GFAP-BDP pari a 0,035 ng/mL hanno prodotto una sensibilità del 97% (IC 95% 82–100), una specificità del 18% (IC 95% 11–28) e un valore predittivo negativo del 94% (IC 95% 68–100).10



La proteina legante il calcio S100 B (S100β) è una proteina legante il calcio molto abbondante nelle cellule astrogliali del cervello. Diversi studi hanno riscontrato una correlazione significativa tra livelli ematici elevati di S100β e anomalie dell'imaging TC del cervello.14-16 Livelli sierici elevati di S100β sono stati associati a un'aumentata incidenza di sindrome post-concussiva e a compromissione transitoria della cognizione a seguito di trauma.14,17 Valutando la durata dei livelli elevati di S100β, si è riscontrato che i valori diminuivano più di 6 ore dopo la lesione.18
Uno svantaggio di S100β è rappresentato dalla sua scarsa sensibilità (61%) e specificità (77%),19 caratteristica che probabilmente limiterà la sua utilità clinica nel contesto di emergenza.7 Sono stati riscontrati valori elevati di S100β in pazienti con fratture e altre lesioni extracraniche.20-22 Inoltre, vari tipi di attività fisica influenzano la concentrazione di S100β in atleti apparentemente sani.23 Un altro potenziale fattore da considerare è rappresentato dalla scoperta che il colore della pelle influisce sulla concentrazione di S100β, fatto che gli autori dello studio ritengono possa essere correlato all'aumentata espressione di questa proteina da parte dei melanociti sani.23,24



I livelli di proteina Tau clivata (c-Tau) nel liquido cerebrospinale sono significativamente elevati dopo un TBI; tuttavia tali livelli nel sangue periferico non sono correlati alla presenza di lesioni traumatiche alla TC. Ciò probabilmente limiterà l'utilità di questo marcatore nella diagnosi di mTBI in PS.11,12



I livelli del prodotto di degradazione della spettrina (SBDP) sono aumentati nel sangue periferico in caso di TBI moderato e grave, tuttavia questo aumento non viene osservato nei pazienti con mTBI melanociti.25



I pazienti con mTBI hanno mostrato un aumento significativo dei livelli sierici di neurofilamenti iperfosforilati (p-NF) ai giorni 1 (P <0,001) e 3 (P <0,001),25 tuttavia, il ritardo di 6 ore tra l'insorgenza della lesione e l'aumento nei livelli ematici di p-NF potrebbe limitare l'utilità di questo biomarcatore come ausilio alla diagnosi in ambito acuto. 7
Un numero crescente di ricerche ha dimostrato che alcuni neuro-biomarcatori ematici hanno una maggiore utilità clinica di altri. Tre biomarcatori ampiamente studiati e associati a TBI sono S100β e GFAP, nell'astroglia, e UCH-L1, nei neuroni.
S100β:
GFAP e UCHL-1
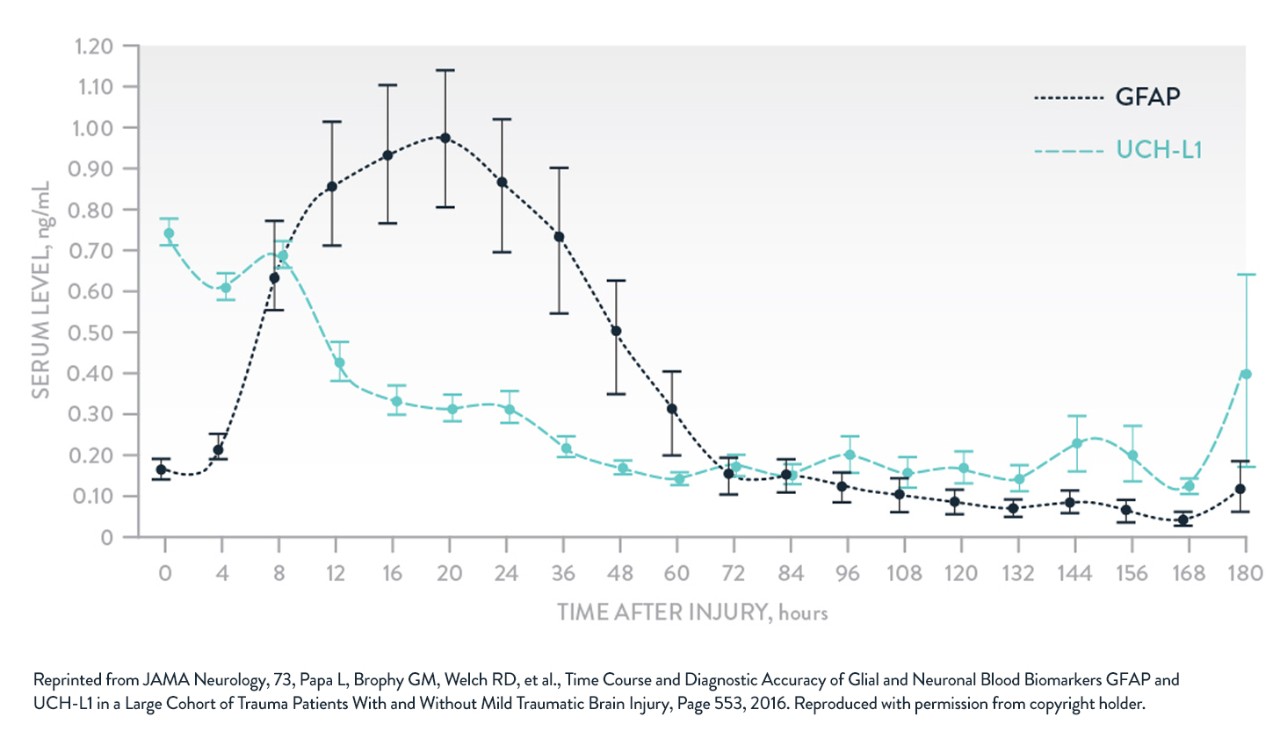
Adattato da Papa et al. JAMA Neurol. 2016.
Bibliografia:
1. Papa L. Exploring the role of biomarkers for the diagnosis and management of traumatic brain injury patients. INTECH Open Access Publisher. 2012. Available at: https://www.intechopen.com/books/proteomics-human-diseases-and-protein-functions/exploring-the-role-of-biomarkers-for-the-diagnosis-and-management-of-traumatic-brain-injury-patients. [Accessed Sept 19, 2018].
2. Yue JK, Yuh EL, Korley FK, et al. Association between plasma GFAP concentrations and MRI abnormalities in patients with CT-negative traumatic brain injury in the TRACK-TBI cohort: a prospective multicentre study. Lancet Neurol. 2019;18(10):953-961. doi: 10.1016/S1474-4422(19)30282-0.
3. Bazarian JJ, Biberthaler P, Welch RD, et al. Serum GFAP and UCH-L1 for prediction of absence of intracranial injuries on head CT (ALERT-TBI): a multicenter observational study. Lancet Neurol. 2018;17(9):782-789.
4. Michelson EA, Huff JS, Loparo M, et al. Emergency department time course for mild traumatic brain injury workup. West J Emerg Med. 2018;19(4):635-640.
5. Korley FK, Kelen GD, Jones CM, et al. Emergency department evaluation of traumatic brain injury in the united states, 2009–2010. J Head Trauma Rehabil. 2015;31(6):379-387.
6. Zetterberg H, Blennow K. Fluid biomarkers for mild traumatic brain injury and related conditions. Nat Rev Neurol. 2016;12(10):563-574.
7. Jones A, Jarvis P. Review of the potential use of blood neuro-biomarkers in the diagnosis of mild traumatic brain injury. Clin Exp Emerg Med. 2017;4(3):121-127.
8. Wang KK, Yang Z, Zhu T, et al. An update on diagnostic and prognostic biomarkers for traumatic brain injury. Expert Rev Mol Diagn. 2018;18(2):165-180.
9. Ergun R, Bostanci U, Akdemir G, et al. Prognostic value of serum neuron-specific enolase levels after head injury. Neurol Res. 1998;20(5):418-420.
10. Skogseid IM, Nordby HK, Urdal P,et al. Increased serum creatine kinase BB and neuron specific enolase following head injury indicates brain damage. Acta Neurochir. 1992;115:106-111.
11. Ross SA, Cunningham RT, Johnston CF, et al. Neuron-specific enolase as an aid to outcome prediction in head injury. Br J Neurosurg. 1996;10(5):471-476.
12. Verfaillie CJ, Delangh JR. Hemolysis correction factor in the measurement of serum neuron-specific enolase. Clin Chem Lab Med. 2010;48(6):891-892.
13. Kulbe JR, Geddes JW. Current status of fluid biomarkers in mild traumatic brain injury. Exp Neurol. 2016;275:334-335.
14. Ingebrigtsen T, Romner B, Marup-Jensen S, et al. The clinical value of serum S-100 protein measurements in minor head injury: a Scandinavian multicentre study. Brain Injury. 2009;14(12):1047-1055. doi: 10.1080/02699050050203540.
15. Biberthaler P, Linsenmeier U, Pfeifer KJ, et al. Serum S100B concentration provides additional information for the indication of computed tomography in patients after minor head injury. Shock. 2006;25(5):446-453.
16. Muller K, Townend W, Biasca N, et al. S100B serum level predicts computed tomography findings after minor head injury. J Trauma. 2007;62:1452-1456.
17. Waterloo K, Ingebrigtsen T, Romner B. Neuropsychological function in patients with increased serum levels of protein S-100 after minor head injury. Acta Neurochir. 1997;139:26-32.
18. Chabok SY, Moghadam AD, Saneei Z, et al. Neuron-specific enolase and S100BB as outcome predictors in severe diffuse axonal injury. J Trauma Acute Care Surg. 2012;72(6):1654-1657.
19. Nygren de boussard C, Fredman P, Lundin A, et al. S100 in mild traumatic brain injury. Brain Inj. 2004;18(7):671-683.
20. Anderson RE, Hansson LO, Nilsson O, et al. High serum S100B levels for trauma patients without head injuries. Neurosurgery. 2001;48(6):1255-1260.
21. Unden J, Bellner J, Eneroth M, et al. Raised serum S100B levels after acute bone fractures without cerebral injury. J Trauma. 2005;58:59-61.
22. Papa L, Silvestri S, Brophy GM, et al. GFAP Out-Performs S100β in Detecting Traumatic Intracranial Lesions on Computed Tomography in Trauma Patients with Mild Traumatic Brain Injury and Those with Extracranial Lesions. J Neurotrauma. 2014;31(22):1815-1822.
23. Schulte S, Podlog LW, Hamson-Utley JJ, et al. A systematic review of the biomarker S100B: implications for sport-related concussion management. J Athl Train. 2014;49(6):830-850.
24. Abdesselam OB, Vally J, Adem C, et al. Reference values for serum S-100B protein depend on the race of individuals [letter to the editor]. Clin Chem. 2003;49(5):836-837.
25. Gatson JW, Barillas J, Hynan LS, et al. Detection of neurofilament-H in serum as a diagnostic tool to predict injury severity in patients who have suffered mild traumatic brain injury. J Neurosurg. 2014;121(5):1232-1238.
26. Andres R, Mayordomo JI, Zaballos P, et al. Prognostic value of serum S-100B in malignant melanoma. Tumori. 2004;90:607-610.
27. Su YRS, Schuster JM, Smith DH, et al. Cost-effectiveness of biomarker screening for traumatic brain injury. J Neurotrauma. 2019;36:2083-2091.
28. Papa L, Brophy GM, Welch RD, et al. Time course and diagnostic accuracy of glial and neuronal blood biomarkers GFAP and UCH-L1 in a large cohort of trauma patients with and without mild traumatic brain injury. JAMA Neurol. 2016;73(5):551-560.
29. Diaz-Arrastia R, Wang KKW, Papa L, et al. Acute biomarkers of traumatic brain injury: relationship between plasma levels of ubiquitin C-terminal hydrolase-L1 and glial fibrillary acidic protein. J Neurotrauma. 2014;31(1):19-25.
30. Takala RSK, Posti JP, Runtti H, et al. Glial fibrillary acidic protein and ubiquitin c-terminal hydrolase-L1 as outcome predictors in traumatic brain injury. World Neurosurg. 2016;87:8-20.
link che portano al di fuori dei siti web globali di Abbott non sono sotto il controllo di Abbott e Abbott non è responsabile del contenuto di qualsiasi di questi siti o di qualsiasi altro link presente in essi. Abbott fornisce questi link all'utente solo per comodità e l'inclusione di qualsiasi link non implica l'approvazione da parte di Abbott del sito per cui è fornito il link. Inoltre il sito web che hai richiesto potrebbe non essere ottimizzato per le dimensioni del tuo schermo.
Fai clic su sì se sei un operatore sanitario.